Dr Éric Thorin, Ph. D.
Professeur titulaire, Département de Chirurgie, Université de Montréal. Chercheur au centre de recherche de l'Institut de cardiologie de Montréal.
Voir tous les articlesDr Martin Juneau, M.D., FRCP
Cardiologue, directeur de l'Observatoire de la prévention de l'Institut de Cardiologie de Montréal. Professeur titulaire de clinique, Faculté de médecine de l'Université de Montréal. / Cardiologist and Director of Prevention Watch, Montreal Heart Institute. Clinical Professor, Faculty of Medicine, University of Montreal.
Voir tous les articlesEn bref
- Au Canada, l’infarctus du myocarde représente la première cause de mortalité autant chez les hommes que chez les femmes.
- Il existe cependant des différences notables entre les deux sexes : les hommes développent la maladie responsable de l’infarctus, l’athérosclérose, dix années plus tôt que les femmes et sont plus à risque d’en mourir prématurément.
- Par contre, lorsque l’infarctus survient avant l’âge de 65 ans, le risque de décès des femmes est presque 2 fois supérieur à celui des hommes.
- Ces dernières décennies au Québec, l’incidence annuelle d’infarctus augmente chez les femmes, mais diminue chez les hommes.
- Des données récentes suggèrent que l’athérosclérose est très différente chez la femme, mais on ne connait toujours pas les conséquences de ces différences sur la prise en charge de la maladie.
Nous savons depuis longtemps que les hommes et les femmes (sexe biologique mâle et femelle) ne sont pas égaux devant les maladies et qu’il existe d’énormes différences dans l’incidence de plusieurs d’entre elles selon le sexe (Tableau 1). Ces différences commencent très tôt dans la vie, au niveau du développement embryonnaire durant lequel les chromosomes sexuels vont fortement influencer la structure moléculaire des cellules; pas dans leur fonction physiologique en tant que telle – une cellule musculaire, par exemple, se contractera, et cela dans les deux sexes – mais plutôt dans leur capacité de réparation des dommages cellulaires engendrés par leur activité métabolique. Ces différences apparaissent dès le départ bien avant que les hormones sexuelles – œstrogène, progestérone, testostérone – n’entrent en action, mais c’est évidemment à la puberté que ces hormones vont renforcer les différences entre les deux sexes.
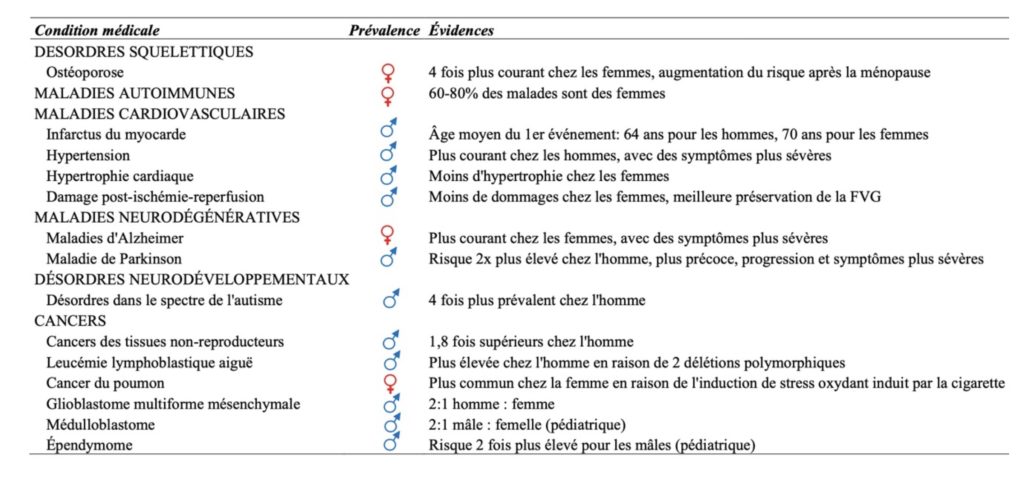
Les maladies cardiovasculaires sont l’un des meilleurs exemples de cette différence de susceptibilité qui existe entre les deux sexes. Bien que l’infarctus du myocarde représente la première cause de mortalité autant chez les hommes que chez les femmes, il reste qu’un nombre significativement plus élevé d’hommes (près de 16%) que de femmes (environ 12%) meurent d’un infarctus chaque année (Tableau 2). Il semble donc que même si l’usure des gros vaisseaux produite par l’augmentation brusque de la pression sanguine à chaque battement cardiaque est inévitable, cette usure semble être accélérée chez les hommes comparativement aux femmes. Ceci est bien mis en évidence par une étude récente où on a observé que les hommes développaient une maladie cardiovasculaire en moyenne 7 ans avant les femmes.
| Rang | Femmes | % | Hommes | % |
|---|---|---|---|---|
| 1 | Infarctus du myocarde | 12,3 | Infarctus du myocarde | 15,7 |
| 2 | Maladie d’Alzheimer | 8,6 | Cancer du poumon | 7,6 |
| 3 | Cancer du poumon | 7,3 | AVC | 4,9 |
| 4 | AVC | 7,0 | Maladie pulmonaire obstructive chronique | 4,8 |
| 5 | Maladie pulmonaire obstructive chronique | 5,2 | Maladie d’Alzheimer | 4,1 |
| 6 | Cancer du sein | 4,4 | Cancer de la prostate | 3,8 |
| 7 | Cancer du côlon | 3,7 | Cancer du côlon | 3,7 |
| 8 | Chutes | 3,6 | Insuffisance rénale chronique | 2,8 |
| 9 | Insuffisance rénale chronique | 3,3 | Chutes | 2,7 |
| 10 | Infections respiratoires | 2,7 | Drogues | 2,7 |
Tableau 2. Dix premières causes de mortalité et le pourcentage des décès totaux qu’elles représentent au Canada en fonction du sexe biologique (année 2023; Institut de Mesure et d’Évaluation de la Santé).
Historique et chronologie de la maladie athéromateuse des artères coronaires chez les hommes et les femmes.
En 1772, le médecin anglais William Heberden décrit l’angine de poitrine, un signe d’obstruction des artères coronaires pouvant mener à un infarctus et mentionne « J’ai vu environ une centaine de personnes avec ce désordre desquelles il n’y avait que 3 femmes ». En 1896, Sir William Osler, médecin canadien renommé, donna une conférence à l’Université John Hopkins et, citant Heberden, a ajouté: « Dans ma propre série de 40 cas de vraie angine, il n’y avait qu’une seule femme ». Bien évidemment, ces deux médecins réputés ne traitaient que la clientèle fortunée et donc protégée de l’insalubrité et de la malnutrition. Comme nous venons récemment de le documenter dans l’Observatoire, l’espérance de vie à la naissance à l’époque du Dr Osler, bien qu’elle se soit un peu améliorée depuis celle du Dr Heberden, se situait encore autour de 40 ans, car la majorité de la population mourrait jeune d’infections, conséquence de carences alimentaires et d’un environnement malsain. L’angine de poitrine frappait donc les hommes de la haute société dans la cinquantaine qui vivaient dans un environnement salubre, mangeaient bien (trop), bougeaient peu et fumaient le cigare pendant que leurs épouses se retiraient au salon pour boire une tasse de thé!
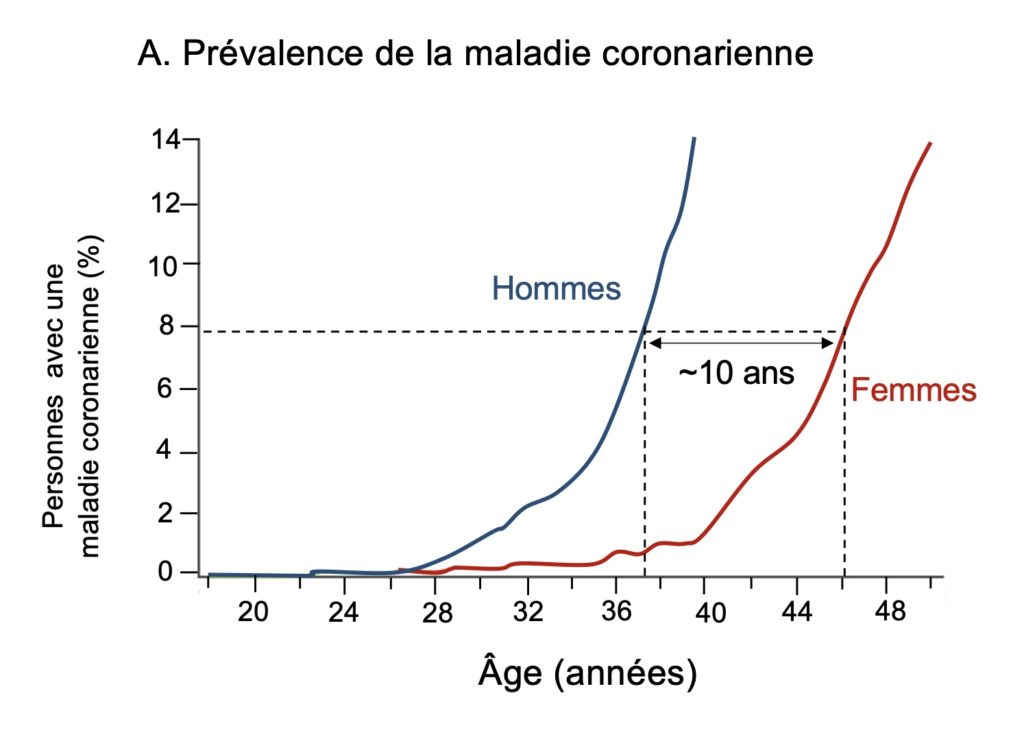
On sait aujourd’hui que cette différence de susceptibilité aux maladies cardiovasculaires entre les hommes et les femmes n’est que temporaire : une décennie avant la ménopause et la perte de protection que semblent fournir la fonction optimale des ovaires et leur production d’œstrogène – sa concentration commence à fortement fluctuer dans la quatrième décennie -, le risque d’un infarctus du myocarde augmente en flèche chez les femmes et devient presque aussi fréquent que chez les hommes. La principale différence entre les hommes et les femmes se situe donc au niveau de la vitesse de développementde l’athérosclérose, ce processus d’accumulation de plaques riches en lipides au niveau de la paroi des artères. Les premiers signes de cette athérosclérose, les plaques d’athérome, sont visibles dès la vingtaine tant chez les hommes que chez les femmes (Fig. 1A). Mais chez ces dernières, le nombre de cas est très faible et reste assez stable jusqu’à l’âge de 40 ans, après quoi sa prévalence (nombre total de cas dans la population) augmente presque aussi rapidement que chez les hommes.
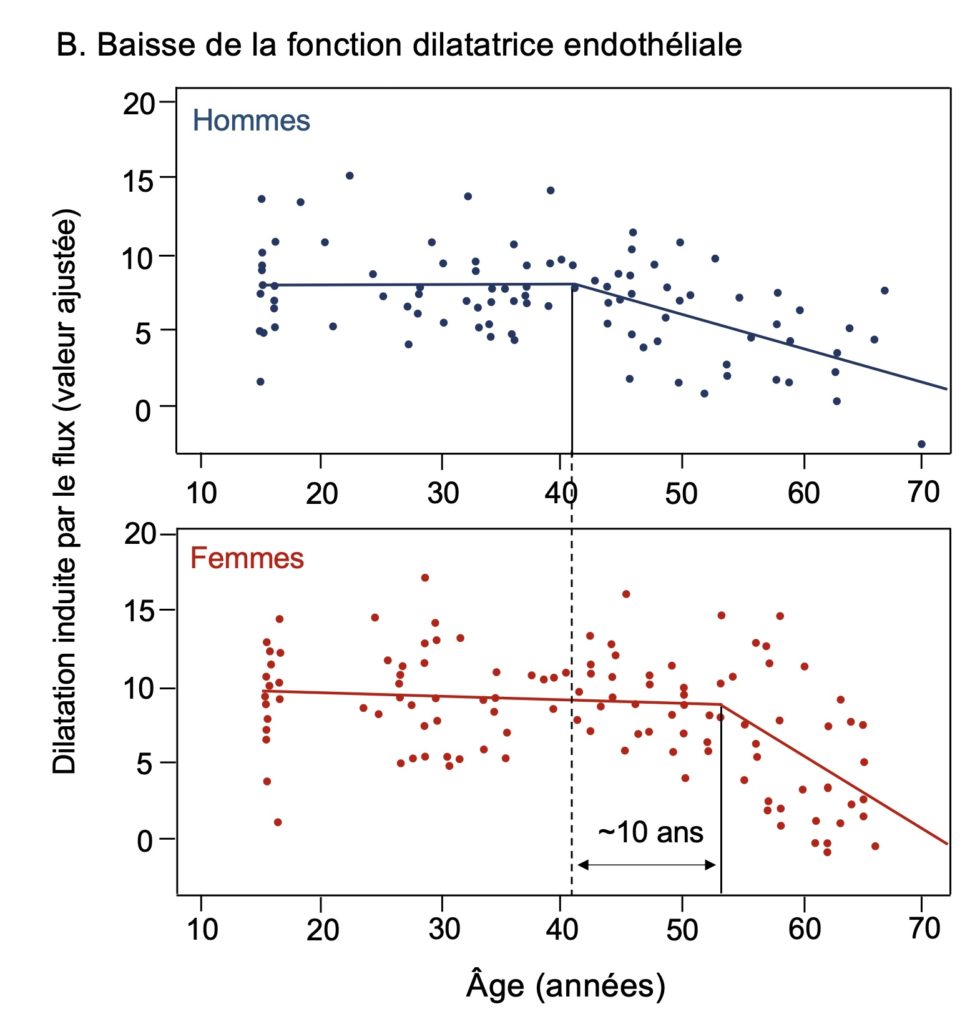
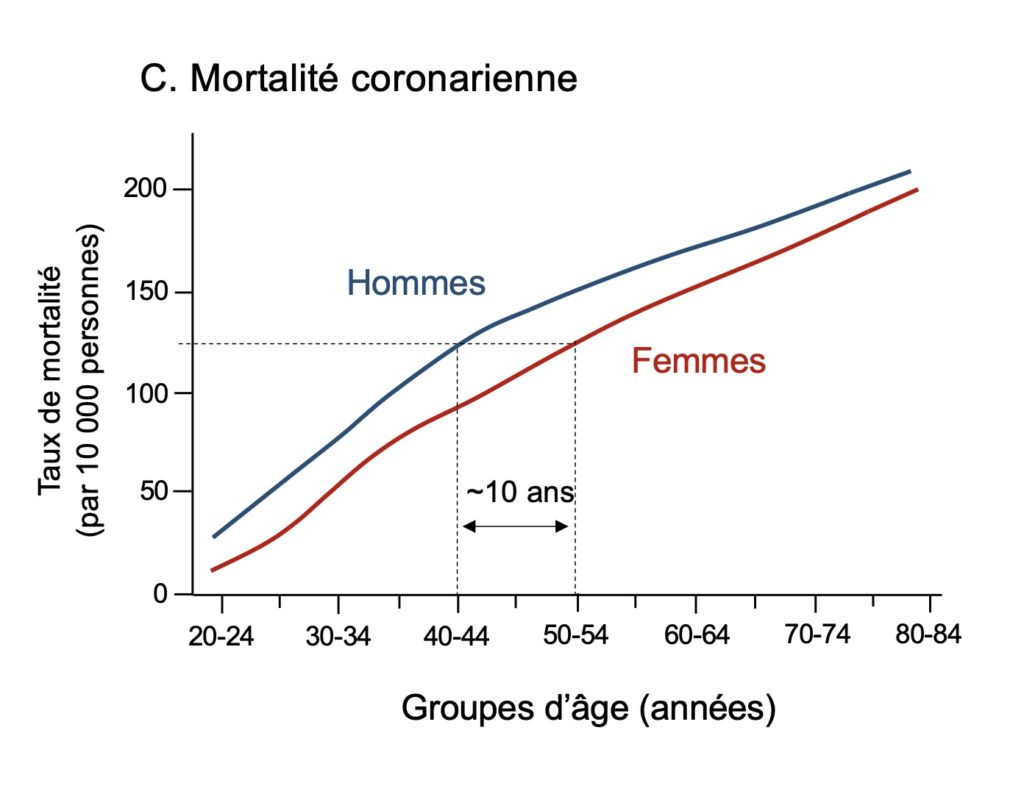
Cette protection cardiovasculaire des ovaires et des œstrogènes est donc déterminante chez la femme. Chez les hommes, l’accélération des cas de maladie athéromateuse a donc commencé dix années plus tôt dans leur trentaine (Fig. 1A). Cette apparition très tôt de plaques d’athérome, signe, rappelons-le, d’usure prématurée des vaisseaux sanguins, se reflète par une diminution de la capacité de ces vaisseaux à se dilater en réponse au flux sanguin, un phénomène qui apparait lui aussi une dizaine d’années plus tôt chez les hommes que chez les femmes (Fig. 1B). Cette dysfonction, qu’on nomme dysfonction endothéliale, est reconnue comme étant le signe le plus prédictif d’un futur événement cardiovasculaire. L’œstrogène est un stimulateur positif de la fonction endothéliale. Les conséquences logiques de la prématurité chez les hommes de la dysfonction endothéliale et de la croissance de la plaque d’athérome à l’intérieur des artères coronaires sont que la mortalité liée à l’infarctus, le blocage de ces artères, survient également dix années plus tôt chez les hommes que chez les femmes en Amérique du Nord (Fig. 1C) et dans tous les pays à hauts revenus.
Qu’est-ce qui explique ce décalage de dix années chez les femmes?
Le dénominateur commun de la protection cardiovasculaire chez les femmes est donc la fonction ovarienne et les œstrogènes. À l’époque d’Osler et jusque dans les années 1960, les facteurs de risque des maladies cardiovasculaires, tels l’hypertension, l’hypercholestérolémie et le diabète pour ne citer qu’eux, n’étaient pas traités. Comme l’athérosclérose est une maladie qui met des décennies à se développer avant de devenir symptomatique, les dix années de protection supplémentaire dont disposent les femmes s’exprimaient pleinement en leur faveur, les hommes ayant un infarctus pouvant mener au décès dans la cinquantaine, donc prématurément selon nos standards actuels.
Bien que favorisées, il n’en reste pas moins que les femmes sont exposées à des risques uniques qui influencent la survenue de maladies cardiovasculaires à l’âge adulte. Nous savons aujourd’hui que le diabète (et la cigarette également) accélère plus le risque de maladie athéromateuse coronarienne responsable des infarctus chez la femme que chez l’homme. De plus, les femmes sont exposées à des maladies associées à la grossesse telles que le diabète gestationnel, la prééclampsie et l’hypertension gestationnelle qui sont des facteurs de risque additionnels de la croissance des plaques d’athérome. Il y a également le syndrome polykystique ovarien, la ménopause prématurée et la multiplication des grossesses qui augmentent le risque de résistance à l’insuline, de dyslipidémie et d’obésité, tous facteurs de risque des maladies cardiovasculaires. Lorsqu’une femme subit un infarctus, elle a 75% plus de risque qu’un homme de décéder dans les 30 jours suivants, surtout à un jeune âge. Pourquoi? Bonne question, nous ne savons pas, ou n’avons que des hypothèses.
Manque de connaissance des fondements de la maladie athéromateuse chez la femme.
Historiquement, les études qui ont mené au développement de médicaments pour traiter les maladies cardiovasculaires ont été réalisées chez les hommes, d’une part parce que plus d’hommes que de femmes étaient affligés par ces maladies (et le sont toujours), et d’autre part, parce que le recrutement des femmes dans les études cliniques a été fortement ralenti par une règlementation plus stricte instaurée à la suite de la tragédie liée à l’utilisation de la thalidomide comme anti-nauséeux chez la femme enceinte dans les années 1950 (ce traitement avait entrainé des malformations congénitales très sévères chez des milliers d’enfants). Le sexe mâle reste donc encore aujourd’hui la référence médicale et très peu d’études cliniques ont publié leurs résultats en fonction du sexe des sujets. C’est pour remédier à ce biais que les grandes agences de financement de la recherche comme les Instituts de la Recherche du Canada, l’American Heart Association et la Commission européenne ont appelé il y a un peu plus d’une décennie à plus de sensibilisation et d’éducation sur les différences liées au sexe et au genre en médecine et en soins de santé, et à inclure plus de femmes dans les grandes études. Pour toutes ces raisons, notre compréhension de la contribution moléculaire du sexe biologique dans les maladies du cœur s’améliore lentement mais reste encore très limitée. Or, cette compréhension est essentielle à la production de médicaments adaptés.
Par exemple, les femmes répondent différemment aux médicaments et ils induisent chez elles plus d’effets secondaires, en général à cause d’une surexposition de doses et une pharmacocinétique différente, c’est-à-dire la vitesse à laquelle le médicament atteint son pic de concentration dans le sang et est ensuite éliminé. Si globalement les deux sexes répondent de façon similaire aux médicaments actuels utilisés pour traiter les maladies cardiovasculaires, il y a quelques exceptions dans des conditions médicales précises avec une efficacité supérieure chez les hommes par rapport aux femmes.
Des avancées récentes révèlent des différences au niveau moléculaire dans la présentation de l’athérosclérose entres hommes et femmes.
Les études à grande échelle de l’impact du sexe féminin sur les maladies cardiovasculaires ne font que commencer. Et les premières découvertes sont étonnantes. L’endothélium à partir duquel va évoluer puis grossir la plaque d’athérome est différent moléculairement et structurellement chez l’homme et chez la femme. Dans une étude récente de l’Institut de Cardiologie de Montréal, il est clairement mis en évidence que la signature moléculaire de l’endothélium des artères des femmes avec une maladie athéromateuse coronarienne et un infarctus récent est complètement différente de celle des hommes avec la même condition médicale. Celle des hommes était attendue, car les scientifiques étudient la maladie du cœur chez les mâles depuis des décennies. Mais la signature chez la femme est surprenante : comparée à celles des hommes, l’endothélium des femmes contient moins de cellules sénescentes, moins d’activation des voies de l’inflammation et du stress oxydant et il possède une meilleure capacité à dilater les artères en libérant du NO malgré leur âge avancé (~68 ans dans le cas de cette étude). La première question sans réponse est donc pourquoi les femmes développent-elles des lésions athéromateuses avec un tel profil qui semble protecteur? Nous ne comprenons pas tous les mécanismes qui conduisent à la maladie chez les femmes. D’autant plus que bien que ces femmes soient ménopausées depuis en moyenne 15 ans et donc ont perdu l’ombrelle cardioprotectrice soutenue des œstrogènes depuis probablement près de 25 ans, tous les résultats confirment la plus forte résilience de cellules endothéliales des femmes.
Une fois présente, la plaque est également différente : des études ont révélé les différences de structure de la plaque d’athérome, plus lipidique et moins stable chez les hommes et plus fibreuse et structurée chez les femmes, avec des signatures protéomiques (les protéines) et transcriptomiques (les ARNm) de la plaque très individualisées entre les sexes. Cette caractéristique de la structure fibreuse pourrait contribuer à produire une plaque plus flexible et moins sujette à la rupture, ce qui expliquerait la moindre incidence d’événement athéro-thrombotiques (formation de caillots) chez la femme que chez l’homme. Une étude récente publiée en 2025 montre effectivement qu’il existe des différences importantes dans les causes de l’infarctus entre les sexes chez les patient(e)s de moins de 65 ans : l’incidence dans la population d’infarctus est plus faible chez la femme comme déjà convenu, mais c’est particulièrement plus affirmé lorsque cet infarctus est d’origine athéro-thrombotique (23 chez la femme vs. 105 chez l’homme pour 100 000 personnes/an). Par contre, l’incidence de dissection spontanée de l’artère coronaire (la déchirure de la paroi) est beaucoup plus élevée chez les femmes (3,2 vs. 0,9 pour 100 000 personnes/an). Dans cette même étude, il est surprenant de noter que les femmes avec athéro-thrombose ont le même âge que les hommes (55 ±8 ans vs. 54 ±8 ans) et avec une maladie coronarienne aussi étendue, mais avec une plus grosse charge de facteurs de risques (diabète, hypertension, dyslipidémie, etc.) que les hommes, ce qui démontre une fois de plus la plus grande résistance aux dommages du système cardiovasculaire des femmes. À notre connaissance, et tout particulièrement celle de l’auteur de ce texte, nous ne pouvons pas encore expliquer ces différences sur la base de nos connaissances scientifiques.
Pourquoi y a-t-il urgence de comprendre ?
L’exemple de l’évolution de la maladie au Québec nous fournit de bonnes bases de réflexion. L’Institut national de santé publique du Québec (INSPQ) vient, en mars 2026, de faire une mise à jour des données sur l’évolution de l’infarctus aigu du myocarde de 2006 à 2022. C’est un miroir de ce qui se passe dans tous les pays à haut revenu. D’abord, il nous rappelle qu’en 2022, ce sont 60 personnes hospitalisées par jour pour un infarctus (21 900/an) pour une population ~9 millions d’habitants. Parmi les personnes déjà hospitalisées pour un infarctus, 54 sont décédées chaque jour à l’hôpital toutes causes confondues, c’est-à-dire pas uniquement des suites de leur infarctus, ce qui représente un taux de décès 4 fois supérieur à celui des personnes qui n’ont jamais été hospitalisées pour un infarctus. L’infarctus est donc un accélérateur de mortalité important, reflétant le rôle essentiel joué par le système cardiovasculaire, son cœur et ses vaisseaux dans le maintien de la vie et la prévention des autres maladies.
Là où les données sont très informatives, c’est dans l’évolution de la maladie en fonction du sexe. Si dans la population générale la proportion des nouveaux cas est restée stable par rapport à 2006, il y a eu une augmentation de 23% des nouveaux cas chez les femmes de 50 à 64 ans, mais une baisse de 16% chez les hommes du même groupe d’âge. L’amélioration chez les hommes est attendue avec les avancées de nos connaissances et une meilleure prise en charge de la maladie. Mais chez les femmes, c’est comme si la protection de dix années dont elles disposaient avait disparu chez près du quart d’entre elles. Associée au fait que le risque de décès est 1,7 fois supérieur chez la femme que chez l’homme après un infarctus dans cette tranche d’âge, l’évolution de l’état de santé cardiovasculaire des femmes se dégrade. Les raisons? Elles sont multiples : la consommation de cigarette, bien que stable entre les sexes, montre qu’en 2015-2016 et en 2017-2018, les femmes qui fumaient quotidiennement de 1 à 10 cigarettes par jour étaient plus nombreuses en proportion que les hommes; il y a également une augmentation de l’obésité qui favorise le diabète, de la sédentarité, du stress, et d’autres facteurs mal cernés que nous discuterons dans d’autres articles de l’Observatoire.
Pour conclure, toutes ces données confirment la moindre prévalence des maladies cardiovasculaires chez la femme; mais lorsqu’elle a un infarctus, elle a presque deux fois plus de risques qu’un homme d’en décéder, ce qui explique pourquoi l’infarctus est également la première cause de mortalité chez la femme. Nous avons vu qu’il y a des bases moléculaires à ces différences, mais aujourd’hui nos connaissances sont encore incapables de les relier à l’évolution différentielle de la maladie chez la femme. Il est essentiel de comprendre ces liens, car nous avons aussi vu que les médicaments utilisés, s’ils fonctionnent en général, sont parfois moins efficaces chez les femmes et produisent plus d’effets secondaires. Il y a donc un travail de recherche important à faire; la bonne nouvelle est que cette recherche est en plein essor.
