Dr Louis Bherer, Ph. D., Neuropsychologue
Professeur titulaire, Département de Médecine, Université de Montréal, Directeur adjoint scientifique à la direction de la prévention, chercheur et Directeur du Centre ÉPIC, Institut de cardiologie de Montréal.
Voir tous les articlesLes maladies non transmissibles (maladies cardiovasculaires, cancers, démences et diabète) ont comme caractéristique commune d’augmenter de façon exponentielle à partir de l’âge adulte et de représenter la majorité des décès à des âges plus avancés. Cette hausse d’incidence avec l’âge est particulièrement frappante en ce qui concerne les démences : alors que ces maladies neurodégénératives sont extrêmement rares avant 55 ans (et, dans ces cas, généralement causées par des gènes défectueux transmis par l’hérédité), leur incidence augmente en flèche dans les années qui suivent. À partir de 65 ans, par exemple, le risque de développer la maladie d’Alzheimer double à chaque 5 ans, pour atteindre près de 50 % après 85 ans. Avec le vieillissement de la population mondiale, le nombre de personnes atteintes de démence ne cesse donc d’augmenter et pourrait passer de 57 millions en 2019 à 153 millions d’ici 2050.
Bien qu’on ait pendant longtemps considéré cette hausse d’incidence des démences comme une conséquence inévitable du processus de vieillissement, plusieurs études réalisées au cours des dernières décennies ont mis en évidence certains facteurs associés au mode de vie des individus qui pourraient réduire le risque de développer ces maladies neurodégénératives. Pour faire le point sur ce potentiel préventif, un groupe d’experts chapeauté par la revue médicale britannique Lancet fait depuis 2017 un examen périodique des données probantes recueillies par les études portant sur l’influence du mode de vie sur le risque de démence, avec comme objectif de proposer des stratégies concrètes de prévention qui pourraient réduire le fardeau de ces maladies sur les individus et la société.
Atténuation des facteurs de risque
Les 14 facteurs de risque modifiables identifiés à ce jour et décrits en détail dans le troisième rapport de cette commission Lancet sur la démence, publié en 2024, sont illustrés à la figure 1. Tous ces facteurs influencent à des degrés différents processus interdépendants qui sont impliqués dans le développement et la progression des démences, soit les dommages vasculaires, les dommages aux neurones (neuropathologies), le stress et l’inflammation ainsi que ce qu’on appelle la « réserve cognitive ». Ce concept de réserve cognitive provient d’études réalisées auprès de personnes n’ayant développé aucun symptôme apparent de démence de leur vivant, mais dont l’autopsie a révélé qu’elles présentaient pourtant des altérations cérébrales typiques des maladies neurodégénératives (la maladie d’Alzheimer, par exemple) avancées. Il est proposé que ces personnes ont développé au cours de leur vie des circuits neuronaux ayant une grande flexibilité et adaptabilité qui leur permettent de compenser la perte de neurones touchés par les dommages caractéristiques des démences.
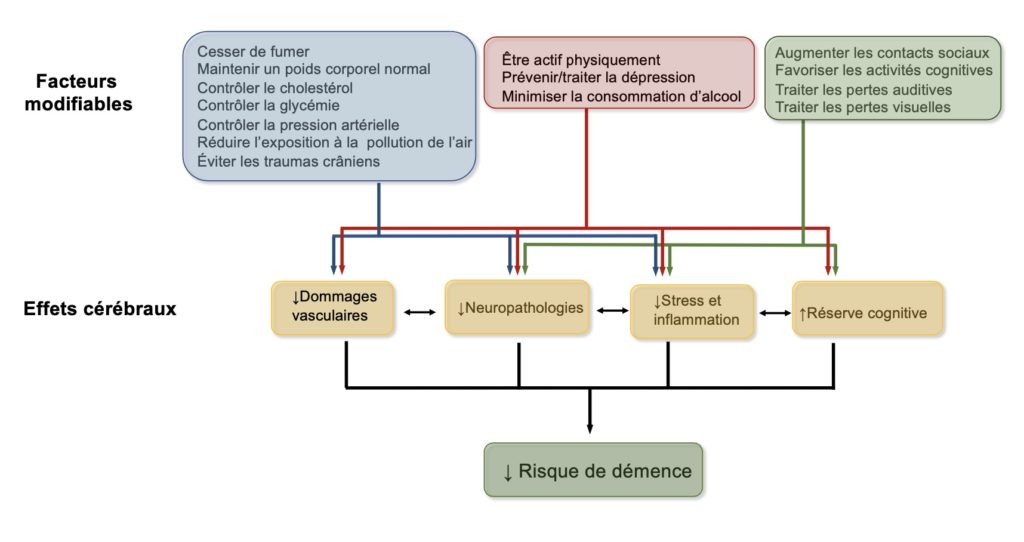
Figure 1. Mécanismes potentiellement impliqués dans la réduction du risque de démence par des modifications au mode de vie. Notez que tous les facteurs modifiables ont des impacts sur plusieurs processus cérébraux impliqués dans le développement des démences. Adapté de Livingston et coll. (2024).
Facteurs de risque cardiovasculaires
Il est très intéressant de noter que plus de la moitié (8 sur 14) des facteurs de risque de démence pouvant être modifiés par le mode de vie sont également des facteurs de risque bien établis de maladies cardiovasculaires. Autrement dit, l’adoption d’un mode de vie optimal pour la santé cardiovasculaire a également plusieurs répercussions positives pour la prévention des démences. Comme nous l’avons mentionné précédemment, ce lien n’est pas tellement étonnant, dans la mesure où le cerveau reçoit à lui seul 15 % du débit cardiaque et utilise environ 20 % de tout l’oxygène consommé par le corps. Les activités cérébrales comme la pensée, la mémoire ou le raisonnement sont donc extrêmement dépendantes de l’état de santé du cœur et des vaisseaux. Ceci est particulièrement vrai en ce qui concerne les démences vasculaires, causées par des pathologies touchant les vaisseaux sanguins (l’AVC, par exemple).
Ce lien entre la santé cardiovasculaire et celle du cerveau est suggéré par plusieurs études : par exemple, une étude a montré que la présence de nombreux facteurs de risque cardiovasculaires chez des individus jeunes (18-30 ans) est déjà associée à un déclin de plusieurs fonctions cognitives à l’âge mûr (réduction de la mémoire et des fonctions exécutives). À l’inverse, l’adoption de saines habitudes de vie connues pour améliorer la santé cardiovasculaire, en particulier l’absence de tabagisme, une saine alimentation et une activité physique régulière, est associée à une amélioration de la performance cognitive.
Certains de ces facteurs de risque modifiables exercent également des effets directs sur le cerveau : l’activité physique régulière, par exemple, est associée à des changements dans la structure même du cerveau, notamment une augmentation du volume de l’hippocampe, la structure cérébrale impliquée dans la mémoire. Globalement, on estime que la prise en charge de ces 8 facteurs modifiables pourrait réduire le risque de démence d’environ 20 %.
Activité physique. Un grand nombre d’études ont rapporté que l’activité physique régulière est associée à une baisse significative du risque de démences. Cette protection est observée à tous les âges et fait probablement intervenir une meilleure perfusion du tissu cérébral qui diminue l’inflammation et favorise la plasticité cérébrale. Plusieurs molécules relâchées lors de l’exercice (les exerkines, voir notre article à ce sujet) pourraient également exercer des effets neuroprotecteurs et contribuer à réduire le risque de démence.
Obésité. On a observé que l’obésité à l’âge adulte (40-65 ans) est associée à un risque accru de démence à des âges plus avancés. L’inflammation chronique associée à l’excès de graisse joue probablement un rôle dans cette association, mais étant donné que l’obésité touche de façon prédominante des personnes physiquement inactives et présentant de nombreuses anomalies métaboliques (diabète et hypertension, notamment), il est possible que ces facteurs de risque puissent également contribuer à la hausse du risque.
Les données actuellement disponibles tendent à montrer qu’une perte de poids corporel, même relativement faible, est associée à une amélioration des fonctions cognitives et pourrait donc renverser, au moins en partie, l’impact négatif du surpoids sur le risque de démence.
Diabète. Le diabète de type 2, qui est une conséquence très fréquente du surpoids (de l’obésité en particulier), est lui aussi associé à un risque accru de démence, surtout si la maladie se développe à l’âge adulte. Les complications vasculaires du diabète jouent probablement un rôle dans cette hausse du risque (en haussant le risque d’AVC, notamment), tout comme la résistance à l’insuline et l’inflammation chronique typiques de la maladie qui sont reconnues pour accélérer la formation de plaques neurotoxiques.
Pression artérielle. L’hypertension artérielle, en particulier durant la cinquantaine, peut endommager les vaisseaux sanguins du cerveau, augmentant le risque de démence vasculaire et de maladie d’Alzheimer. Par contre, les études suggèrent que cette hausse du risque est diminuée chez les personnes hypertendues qui sont traitées avec des médicaments antihypertenseurs.
Cholestérol. Un excès de cholestérol au niveau cérébral peut mener à la formation d’agrégats des protéines bêta-amyloïde et tau, deux types de dépôts typiquement observés dans le cerveau des patients atteints de la maladie d’Alzheimer. D’ailleurs, on a observé que chez les personnes d’âge adulte, chaque hausse de 1 mmol/L du cholestérol-LDL est associée à une augmentation de 8% de l’incidence de démence. Une hausse du risque de démence a également été observée chez les personnes qui présentent des taux élevés de cholestérol-LDL élevé (> 3 mmol/L).
Tabagisme. Les études montrent que les fumeurs (mais non les ex-fumeurs) ont un risque significativement plus élevé (environ 30 %) de développer une démence que les personnes qui n’ont jamais fumé.
Alcool. Comme c’est le cas pour les maladies cardiovasculaires (voir notre article à ce sujet), la relation entre la consommation d’alcool et le risque de démence semble fort complexe. D’un côté, une consommation élevée (>3 verres par jour) semble associée à une hausse du risque de démence, mais certaines études rapportent une baisse de ce risque chez les buveurs légers et modérés (1-2 verres par jour) comparativement aux abstinents.
Pollution de l’air. Les particules fines (PM< 2,5 µm) générées par la combustion des énergies fossiles représentent un facteur de risque bien établi de maladies cardiovasculaires (voir notre article à ce sujet) et semblent également contribuer au développement des démences. Par exemple, une méta-analyse de 20 études réalisées auprès de 90 millions de personnes a rapporté une hausse de 3 % du risque de démence pour chaque augmentation de 1 µg/m3 des PM2,5. À l’inverse, on a observé qu’une réduction de l’exposition aux PM 2,5 était associée à une diminution du risque de démence.
Facteurs de risque cérébraux
Les autres facteurs de risque modifiables identifiés par les travaux de la commission Lancet sont des actions qui touchent plus spécifiquement le cerveau, autant du point de vue physique (prévention des traumas crâniens, traitement des troubles visuels et auditifs) que cognitif (éducation, relations sociales, dépression, travail intellectuel). Dans ce dernier cas, il est proposé qu’une stimulation intellectuelle soutenue (longues études, travail intellectuellement exigeant, loisirs cognitifs stimulants) pourrait contribuer à la création de la réserve cognitive mentionnée plus tôt. Collectivement, ces facteurs de risque modifiables pourraient contribuer à 25 % de la réduction du risque de démences associé au mode de vie.
Éducation et travail intellectuel. Plusieurs études ont rapporté que des niveaux d’éducation plus élevés sont associés à un risque plus faible de démence. Il est postulé que l’activité intellectuelle déployée pendant la scolarisation contribue à développer une réserve cognitive qui peut protéger le cerveau contre les dommages neuronaux associés au vieillissement. Il semble que cette association entre éducation et démence soit également due au fait que les personnes plus instruites ont des professions souvent plus exigeantes sur le plan cognitif que les personnes peu instruites. Cette contribution de la stimulation cognitive au travail semble importante, car une étude a montré que les personnes qui sont peu scolarisées, mais qui occupent des emplois intellectuellement stimulants, ont une réduction du risque de démence similaire aux personnes éduquées, mais dont le travail offre peu de stimulation cognitive.
Relations sociales. L’isolement social et la solitude ont été à maintes reprises associés à une hausse du risque de plusieurs maladies chroniques, autant du point de la vue physique que psychologique (voir notre article à ce sujet). Ces deux conditions ne sont pas identiques : tandis que l’isolement social est un paramètre objectif qui est mesuré par le nombre et la fréquence de contacts interpersonnels (statut conjugal, réseau social, activités de groupes), la solitude est une perception qui fait plutôt intervenir une insatisfaction face à la qualité des rapports sociaux qu’une personne entretient (fréquence, intimité). Une personne peut donc souffrir de solitude même en entretenant des relations avec plusieurs personnes et, à l’inverse, une personne isolée socialement peut ne pas se sentir seule même si elle vit à l’écart des autres.
Mais qu’il s’agisse de solitude ou d’isolement social, les études montrent que ces deux formes de carence de relations interpersonnelles sont associées à une hausse du risque de démence. Les personnes isolées et/ou seules sont privées d’interactions qui contribuent à construire une réserve cognitive, à adopter de meilleures habitudes de vie ainsi qu’à réduire le stress et l’inflammation chronique.
Dépression. Les études indiquent que les personnes touchées par des épisodes dépressifs au cours de leur vie ont un risque plus élevé de développer une démence à des âges plus avancés. Cette hausse du risque peut cependant être grandement atténuée par un traitement de psychothérapie, une pharmacothérapie (antidépresseurs) ou une combinaison des deux approches. Les mécanismes responsables de cette association entre dépression et démence demeurent mal compris, mais il est possible qu’une surproduction de cortisol puisse entrainer une réponse inflammatoire et causer des dommages au cerveau, notamment au niveau de l’hippocampe.
Traumatismes crâniens. Plusieurs études ont observé une hausse du risque de démence chez les personnes qui ont été victimes de coups à la tête au cours de leur vie. Cette augmentation semble liée à la sévérité du traumatisme crânien, mais est aussi observée pour des traumas d’intensité moindre, mais répétés, comme ceux qui surviennent dans le cadre de certains sports de contact (rugby, soccer, football). Par exemple, une étude a montré que les footballeurs professionnels avaient un risque de mortalité prématurée 30 % plus faible que la population en général (en raison de l’effet positif de l’exercice sur la santé), mais que leur risque d’être touchés par une démence était considérablement plus élevé.
Troubles auditifs. Une méta-analyse de plusieurs études indique qu’une perte auditive est associée à une hausse d’environ 30-40 % du risque de démence, mais que cette hausse du risque peut être substantiellement réduite par l’utilisation de prothèses auditives. Il est postulé que ce lien pourrait faire intervenir certains facteurs psychosociaux associés à la perte auditive (solitude, dépression, isolement social) ainsi qu’une réduction de la réserve cognitive causée par une baisse de stimulation neuronale. Quoi qu’il en soit, étant donné que la perte d’acuité auditive touche un grand nombre de personnes en vieillissant (jusqu’à 20 % de la population mondiale), la correction des troubles auditifs représente donc un important facteur de risque modifiable de démence.
Troubles visuels. Chez les personnes âgées, une perte d’acuité visuelle est associée à une hausse d’environ 30-40 % du risque de démence. Cette hausse est observée pour les cataractes et les rétinopathies diabétiques, mais non pour le glaucome et la dégénération maculaire liée à l’âge. Le traitement des pertes visuelles semble donc représenter une approche intéressante pour prévenir les démences.
Comme pour l’ensemble des maladies chroniques, il est donc possible de prévenir une proportion significative des démences par des changements au mode de vie. La prise en charge des facteurs de risque identifiés par la commission Lancet représente une façon concrète d’y parvenir et de réduire considérablement l’impact dévastateur de ces maladies sur la société.
