Dr Martin Juneau, M.D., FRCP
Cardiologue, directeur de l'Observatoire de la prévention de l'Institut de Cardiologie de Montréal. Professeur titulaire de clinique, Faculté de médecine de l'Université de Montréal. / Cardiologist and Director of Prevention Watch, Montreal Heart Institute. Clinical Professor, Faculty of Medicine, University of Montreal.
Voir tous les articlesEn bref
- 19 084 patients hypertendus ont été assignés au hasard à prendre leur médication anti-hypertensive en une seule dose quotidienne, soit au coucher, soit au réveil.
- Pendant six ans, les chercheurs ont mesuré annuellement la pression artérielle ambulatoire de chaque participant sur 48 h. 1752 patients ont subi un évènement cardiovasculaire durant cette période.
- Comparés aux patients qui ont pris leur médication contre l’hypertension au réveil, ceux qui l’ont prise au coucher avaient un risque 45 % moins élevé de subir un évènement cardiovasculaire.
Un groupe de recherche espagnol a récemment réalisé une étude (Hygia Chronotherapy Trial) dans le but de tester s’il est avantageux ou non de prendre la médication contre l’hypertension avant de se coucher plutôt qu’au réveil. C’est la plus grande étude publiée à ce jour sur cette question, avec 19 084 patients hypertendus qui ont été assignés au hasard à prendre leur médication anti-hypertensive en une seule dose quotidienne, soit au coucher, soit au réveil. Un monitoring ambulatoire de la pression artérielle (PA) sur 48 heures a été effectué pour chaque patient au moins une fois par année pendant l’étude d’une durée moyenne de 6,3 années. Durant ces années, 1752 patients ont subi un évènement cardiovasculaire (critère composite comprenant: mortalité cardiovasculaire, infarctus du myocarde, revascularisation coronarienne, insuffisance cardiaque et accident cérébral vasculaire).
Comparés aux patients qui ont pris leur médication contre l’hypertension au réveil, ceux qui l’ont pris au coucher avaient un risque 45 % moins élevé de subir un évènement cardiovasculaire (critère composite incluant infarctus du myocarde, accident cérébral vasculaire [AVC], insuffisance cardiaque, revascularisation coronarienne et mortalité d’origine cardiovasculaire). Ces résultats ont été ajustés pour tenir compte de plusieurs facteurs, incluant âge, sexe, diabète de type 2, maladie rénale chronique, tabagisme, hypercholestérolémie et un évènement cardiovasculaire antérieur.
Plus particulièrement, les risques étaient réduits de 56 % pour la mortalité de cause cardiovasculaire, 34 % pour l’infarctus du myocarde, 40 % pour la revascularisation coronarienne (intervention pour débloquer les artères coronaires), 42 % pour l’insuffisance cardiaque et 49 % pour l’AVC. Toutes ces différences étaient hautement significatives statistiquement (P<0,001).
Les directives actuelles pour le traitement de l’hypertension ne recommandent pas de prendre la médication à un moment particulier de la journée. Plusieurs médecins recommandent à leurs patients hypertendus de prendre les médicaments au réveil, dans le but de réduire la PA qui augmente soudainement le matin (poussée matinale ; morning surge). Or il est bien établi que la PA durant le sommeil est intimement associée avec des évènements cardiovasculaires et des atteintes aux organes chez les patients hypertendus.
Des études antérieures, incluant une étude du groupe espagnol « Hygia Project » publiée en 2018, ont rapporté que c’est la PA systolique moyenne durant le sommeil qui est le facteur le plus significatif et indépendant du risque de maladie cardiovasculaire, quel que soient les valeurs de PA durant la période d’éveil ou lors de la consultation chez le médecin. Le projet Hygia est composé d’un réseau de 40 centres de soins de santé primaires situés dans le nord de l’Espagne et dans lequel 292 médecins sont impliqués. Entre 2008 et 2015, 18 078 personnes normotendues ou hypertendues ont été recrutées. La PA ambulatoire des participants a été mesurée durant 48 h au moment de l’inclusion dans l’étude et au moins une fois par année par la suite. Durant le suivi d’une durée médiane de 5,1 années, 1209 participants ont subi un évènement cardiovasculaire, mortel ou non.
Les participants qui avaient une PA nocturne élevée avaient un risque 2 fois plus élevé de subir un évènement cardiovasculaire que ceux qui avaient une PA normale durant le sommeil, et cela indépendamment de la PA durant la période d’éveil (voir la figure 2 de l’article original). La PA systolique nocturne était le facteur de risque le plus significatif d’évènement cardiovasculaire, avec une augmentation exponentielle du risque en fonction de la PA systolique nocturne (voir la figure 4C de l’article original).
L’hypertension nocturne
Les directives actuelles pour traiter l’hypertension focalisent sur le contrôle de la PA durant la période d’éveil. Or même après avoir contrôlé la PA diurne il subsiste un risque : l’hypertension nocturne non maîtrisée et masquée. La PA suit un rythme circadien (Figure 1), caractérisé par une baisse de 10-20 % durant la nuit chez les personnes en bonne santé (dipper pattern) et une augmentation soudaine au réveil (morning surge ou poussée matinale). Les profils de baisse de PA durant la nuit sont classés en 4 groupes : dipper, non-dipper, riser, et extreme dipper (voir cet article de revue en anglais). Les personnes hypertendues qui n’ont pas d’atteintes aux différents organes ont aussi une baisse de type « dipper » durant la nuit, mais ceux dont les organes sont atteints ont tendance à avoir une baisse de PA moindre durant la nuit (non-dipper pattern). En outre, la PA peut varier brusquement, lors du lever (poussée matinale ou morning surge), à cause d’un stress physique ou psychologique survenant durant le jour ou durant la nuit à cause de l’apnée du sommeil obstructive, l’excitation sexuelle, le sommeil paradoxal et la nycturie (besoin d’uriner la nuit).
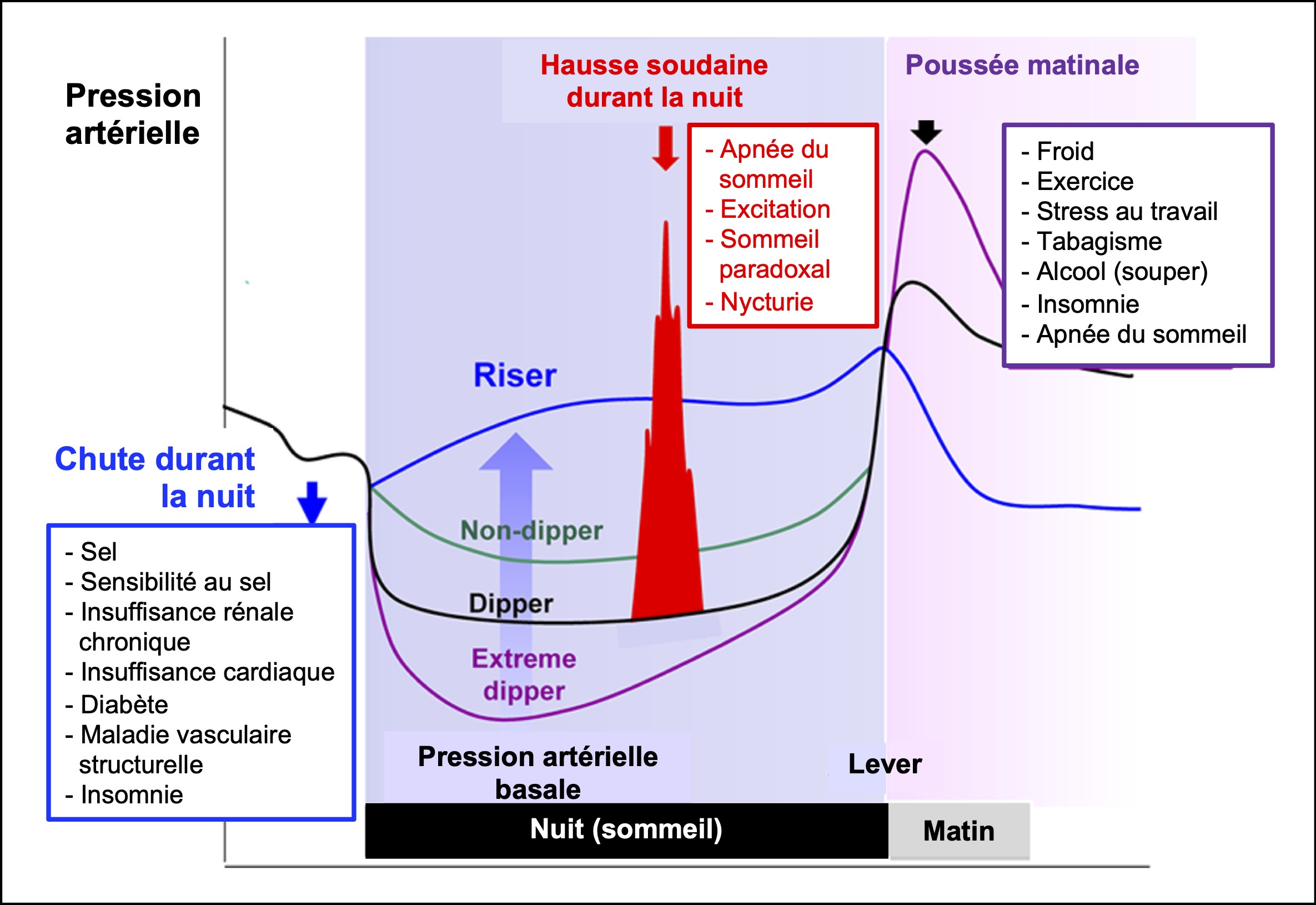
Figure 1. Caractéristiques et facteurs déterminants de l’hypertension nocturne. Adapté de Kario, 2018.
Les atteintes aux organes qui peuvent être causées par l’hypertension nocturne incluent les maladies neurovasculaires silencieuses qui peuvent être détectées par imagerie à résonance magnétique du cerveau : infarctus cérébral silencieux, microsaignements, maladie vasculaire affectant la matière blanche du cerveau. L’hypertension nocturne et les profils « non-dipper/riser » de PA nocturne prédisposent à des dysfonctions neurocognitives (dysfonctions cognitives, apathie, chutes, mode de vie sédentaire, AVC), à l’hypertrophie du ventricule gauche, à des dommages vasculaires et à l’insuffisance rénale chronique.
De nouvelles études devront être réalisées ailleurs dans le monde, sur d’autres populations qui utilisent des médications antihypertensives différentes pour confirmer les résultats de l’étude espagnole. Il est très important de consulter son médecin et son pharmacien avant de changer le moment de la prise des médicaments antihypertenseurs. En effet, il peut arriver que pour des raisons spécifiques, le médecin prescrive à son patient de prendre la médication le matin ou le soir.
